当13岁的小雨(化名)因“左下腹痛1周”被送入医院时,谁也没有想到,这看似普通的症状背后,隐藏着一个需要多学科专家共同破解的医学谜题。
今年1月,小雨因出现左下腹持续性剧烈疼痛,于我院就诊,初诊考虑“局限性腹膜炎”,并进行了相应治疗。但症状改善不明显,遂收入我院儿科住院进一步诊疗。常规治疗无效,一个细节引起医生的警觉。

入院后,儿科黄惠敏副主任医师、才桁医师为小雨安排了详细检查。腹部彩超显示局部肠壁水肿,CT提示空肠肠管粘膜轻度增厚、强化,还有盆腔积液。这些发现支持了腹膜炎的初步判断。
然而,常规抗感染治疗3天后,小雨依然剧烈腹痛,蜷缩在床上。医生们心中起了疑虑——为什么腹膜炎常规抗感染治疗效果欠佳?
一个看似不相关的细节引起了医生的注意:小雨有过敏性鼻炎病史,且血清总IgE高达2485IU/mL,远超正常范围。这一指标通常提示机体处于高度过敏状态。1周后小雨的双下肢突然出现了散在的皮疹——紫红色斑点,按压不褪色,这种皮疹特征高度提示血管炎性病变。3天后双下肢皮疹消退,仍有腹痛。
这些血管炎性病变,是否与腹痛相关?
多学科会诊:一个关键问题浮出水面
主管医生即请多学科会诊。专家们提出了一个关键问题:腹痛、肠壁水肿、异常CT表现和高IgE水平,加上出现的特征性皮疹,这些看似不相关的表现是否指向同一个全身性疾病?
各项检查结果依然支持腹膜炎的诊断,但持续抗感染治疗却效果不佳,这引起了医生们的警惕。消化内科、儿科和影像专家重新审视这个病例。

小肠镜深入探查,终于找到“真凶”
为了明确诊断,医疗团队决定开展小肠镜检查。
在麻醉科、消化内科和内镜中心的精密配合下,医生通过小肠镜的检查,并获取了病变肠段的组织样本。病理科在显微镜下发现了关键证据:局部溃疡形成,肠壁大量中性粒细胞浸润伴出血及纤维蛋白沉积,血管壁可见中性粒细胞浸润,部分隐窝结构异常,可见隐窝脓肿。
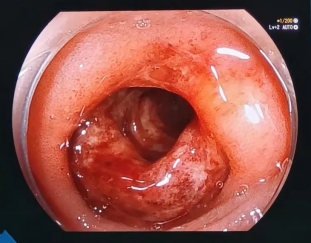
这些特征性改变,结合临床表现,终于指向了明确的诊断——过敏性紫癜(Henoch-Schönlein紫癜)。
抽丝剥茧:为何这个病例如此难诊断

“这是一个典型的需要多学科协作的病例。”儿科温晓梅主任医师解释道,“过敏性紫癜是一种系统性小血管炎,常表现为皮肤紫癜、关节炎、腹痛和肾脏损害,以腹痛为首发症状且腹痛剧烈的临床上少见,很容易被误诊为普通的胃肠道疾病,下肢特征性皮疹的出现是重要的诊断线索。这个病例中的患儿皮疹出现的时间晚且不典型,持续时间也短,但腹痛持续时间较长且程度较重,临床不容易诊断,还要通过多学科会诊、消化内科小肠镜的检查发现特征性的改变,才能进行相应的治疗”。
消化内科谭琰主任表示,这个病例凸显了探查小肠这一“隐匿地带”的重要性。常规胃肠镜无法抵达的小肠,正是此次病变的核心区域。我们通过小肠镜技术直接获取了病变组织,其提供的清晰视野与精准病理标本,成为确诊“过敏性紫癜”的关键,实现了从影像推测到病理确诊的跨越。
病理科丁莉利主任介绍,肠道炎症的表现多样,且血管炎可表现为血管壁的中性粒细胞浸润。
精准治疗:基于明确诊断的个体化方案
确诊后,基于过敏性紫癜是免疫复合物介导的系统性小血管炎,医疗团队为小雨制定了针对性的治疗方案,主要包括:休息、去除可能诱因、抗过敏及使用糖皮质激素控制血管炎症。

在多学科团队的精心治疗下,小雨的腹痛逐渐缓解。更重要的是,团队为她制定了长期的随访计划,包括定期监测尿常规和肾功能,因为肾脏受累是过敏性紫癜最常见的远期并发症。根据过敏性紫癜的治疗指南,定期的随访和监测对于早期发现和处理可能的并发症至关重要,尤其是对于肾功能的监测,以预防肾炎等严重并发症的发生。
医学启示:多学科协作的价值
“面对复杂疑难病例,单一科室的视角往往有限。多学科协作能够整合各专业优势,避免只见树木、不见森林的局限,为患者提供更精准、更全面的诊疗服务。”参与治疗的专家们说。
该病例凸显了多学科协作诊疗模式(MDT)在现代医学中的关键作用。从消化内科的初步接诊,到影像科提供关键影像证据,再到病理科提供确诊依据,以及最终由各科专家共同制定的治疗方案,MDT确保了诊疗过程的每个环节都得到充分重视。
正是这种多学科协作,为小雨缩短了确诊时间,避免了不必要的诊疗过程,也为预防严重并发症赢得了宝贵时间。