得了糖尿病,肾脏最容易“受委屈”——糖尿病肾病可是糖尿病患者的“头号并发症”。很多糖友选降糖药时,一门心思只看“能不能把血糖降下来”,却忘了受损的肾脏根本经不起“瞎用药”!其实选药的关键是:既控糖,又护肾,还得避开风险。今天就把糖肾患者选药的4个核心原则讲明白,照着做,肾脏少遭罪!
原则一:先选“护肾型”降糖药,给肾脏“加层保护”
对糖肾患者来说,好的降糖药不只是“降糖工具”,还得是“肾脏保镖”。目前有两类药,临床证实能在控糖的同时,放慢肾损伤的速度:
“排糖又护肾”的“格列净”类(SGLT2i):像达格列净、恩格列净这些名字里带“格列净”的药,降糖思路很直接——让身体多排点尿糖,血糖自然就降了。更关键的是,它能减轻肾脏里“肾小球”的工作压力,减少尿里的蛋白(尿蛋白多,说明肾在“漏”,是损伤信号),明显延缓肾功能下降。尤其是尿里已经查出蛋白的糖友,这类药就是“首选中的首选”。
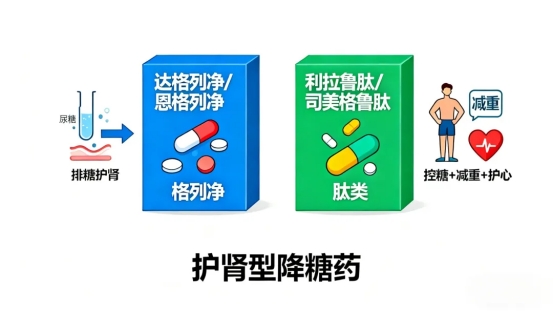
“控糖+减重+护心”的“肽类”药(GLP-1RA):比如利拉鲁肽、司美格鲁肽(很多人知道它能辅助减重),除了降血糖效果强,还能帮超重的糖友甩肉,同时保护心血管。对肾脏也有保护作用,特别适合又有心血管风险(比如高血压、冠心病)又超重的糖肾患者。
原则二:看肾功能“下菜碟”,分期用药才安全
选降糖药前,一定要先搞清楚自己的肾功能“好不好用”——医生会用“估算肾小球滤过率(eGFR)”来判断,简单说就是看肾脏“过滤废物”的能力。不同阶段,能吃的药、吃多少都不一样,千万别“一刀切”:
①肾功能“还不错”(eGFR≥60ml/min):大部分降糖药都能用,但也不能掉以轻心,得定期查肾功能,别让它悄悄变差。
②肾功能“打折扣”(30ml/min≤eGFR<60ml/min):这时候就得“减药或换药”了。比如常用的二甲双胍,可能会在体内“攒起来”,增加乳酸酸中毒的风险,得停用;部分“格列净”类药也得停;像格列美脲这类“磺脲类”药,得减量,不然容易低血糖(低血糖比高血糖更危险!)。
③肾功能“很差”(eGFR<30ml/min):首选胰岛素,而且最好选短效或速效的,避免长效胰岛素在体内“堆太多”。部分“肽类”药(GLP-1RA)得让医生评估后再用,其他口服药基本都得停。
原则三:这些药别碰!伤肾还添风险
有些降糖药对糖肾患者来说就是“雷区”,要么加重肾负担,要么引发危险,一定要避开:
二甲双胍:肾功能差了绝对不能用。前面说了,eGFR<30ml/min 时再吃,可能导致乳酸酸中毒,严重时会危及生命,千万别冒险。
“磺脲类”药:挑着用,别瞎吃。像格列本脲,它的代谢产物主要靠肾脏排出去,肾功能不好时容易“堵在体内”,导致严重低血糖。如果非要用这类药,建议换对肾脏影响小的格列喹酮。
别乱搭“伤肾药”:比如布洛芬!很多糖友关节痛、头痛时会吃布洛芬这类“非甾体抗炎药”,但这类药会加重肾损伤,要是和降糖药一起吃,风险直接翻倍!吃药前一定要告诉医生你正在用的所有药,包括感冒药、止痛药,别让医生“漏算”。
原则四:防低血糖+管血压血脂,一个都不能少
糖尿病肾病患者常合并神经病变,低血糖感知能力下降,选药时需格外注意:
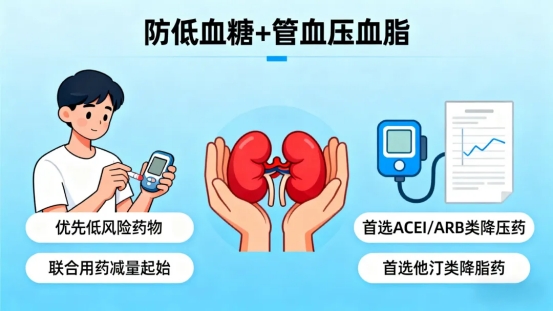
①优先选择低血糖风险低的药物:如SGLT2i、GLP-1RA、α-糖苷酶抑制剂(如阿卡波糖,eGFR<30ml/min时禁用)。
②联合用药需“减量起始”:若单一药物不达标,联合用药时应从低剂量开始,避免叠加降糖效应导致低血糖。
③同步管理血压、血脂:高血压(首选ACEI/ARB类药物)和高血脂(首选他汀类药物)会加速肾损伤,需与降糖治疗同步推进。
最后划重点:糖尿病肾病患者选降糖药的核心是“护肾优先、个体化调整、规避风险”。吃药前一定要让医生知道你的肾功能分期、尿里有没有蛋白,还有你正在吃的其他药,千万别自己换药、停药。每3-6个月查一次肾功能,才能在控糖的同时,把肾脏护得稳稳的,少遭罪!